Argomenti trattati
La dermatofitosi cutanea è un’infezione micologica che interessa lo strato superficiale della pelle e, talora, i capelli e le unghie. Può colpire persone di tutte le età, inclusa l’adolescenza, e si manifesta con lesioni localizzate, prurito e desquamazione. Il contagio avviene per contatto diretto con soggetti o superfici infette e in ambienti umidi o affollati, condizioni che favoriscono la proliferazione dei funghi.
I miceti responsabili, detti dermatofiti, si nutrono di cheratina, la proteina del rivestimento cutaneo. Conoscere i segni clinici e i fattori di rischio rappresenta il primo passo per un intervento tempestivo e mirato. L’articolo illustra sintomi, cause e approcci terapeutici basati su pratiche preventive e trattamenti medici consolidati.
Quadro clinico: come si riconosce la micosi
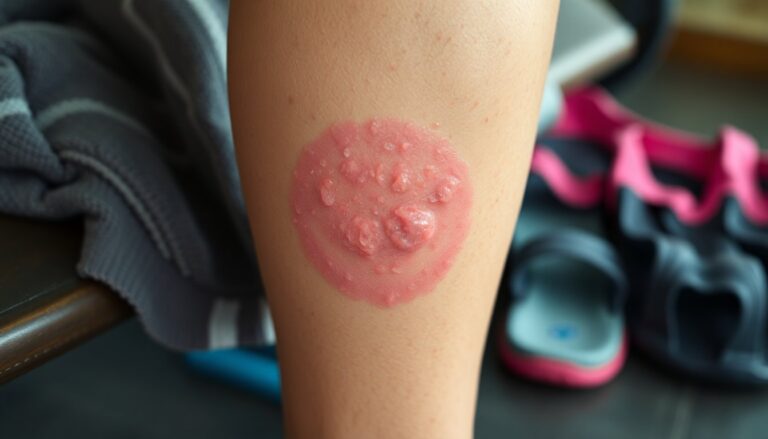
La dermatofitosi si manifesta con segni cutanei ricorrenti che permettono la diagnosi clinica nella maggior parte dei casi. I sintomi più frequenti sono arrossamento, prurito e desquamazione, spesso associati a lesioni con bordi rialzati a forma di anello. Le aree interessate possono espandersi e fondersi, dando luogo a chiazze più estese.
In fasi avanzate possono comparire vescicole o bolle che si rompono e formano croste. Quando l’infezione coinvolge i piedi (tinea pedis) è comune un odore sgradevole legato all’interazione tra sudore, batteri e funghi. In caso di interessamento ungueale (tinea unguium) si osservano ispessimento e fragilità dell’unghia.
I dati clinici indicano che senza trattamento i sintomi tendono a persistere o peggiorare, con rischio di estensione e contagio. Dal punto di vista strategico, una valutazione medica precoce riduce il periodo di contagiosità e facilita il controllo dell’infezione.
Segnali che richiedono attenzione medica
Per questo motivo, è opportuno rivolgersi a un professionista se i sintomi non migliorano con i trattamenti da banco entro pochi giorni. Va consultato il medico anche in presenza di sovra-infezione batterica, evidenziata da pus, dolore progressivo o febbre. Persone con diabete o in terapia immunosoppressiva hanno rischio aumentato di forme persistenti e complicate. Inoltre, chi è immunocompromesso richiede valutazione tempestiva e gestione specialistica. La visita permette di definire l’approccio terapeutico più adeguato, topico o sistemico, e ridurre il rischio di diffusione.
Fattori scatenanti e modalità di trasmissione
La visita medica consente di proseguire con misure mirate di prevenzione e trattamento. I dermatofiti prosperano in ambienti caldi e umidi come spogliatoi, piscine e docce comuni. Anche scarpe non ventilate e indumenti sintetici aumentano il rischio. La trasmissione avviene per contatto diretto con persone o animali infetti e per contatto indiretto tramite superfici contaminate, ad esempio asciugamani, tappeti o pettini.
Altri fattori favorenti includono abiti troppo aderenti che intrappolano il sudore, scarsa igiene che mantiene l’umidità a contatto con la pelle e piccoli traumi cutanei che compromettono la barriera protettiva. Esiste inoltre una componente ereditaria che può ridurre la resistenza naturale della cute. Dermatofitosi indica l’infezione cutanea causata da questi miceti e richiede interventi preventivi mirati. Dal punto di vista strategico, la prevenzione si basa su igiene personale, asciugatura accurata e utilizzo di calzature traspiranti negli ambienti a rischio.
Il ruolo degli animali e dell’ambiente
In continuità con le misure igieniche personali, gli animali domestici possono aumentare il rischio di trasmissione. Alcuni animali fungono da serbatoio, cioè organismi che ospitano i microrganismi senza mostrare sempre sintomi evidenti. La presenza di chiazze alopeciche o pelle desquamata negli animali richiede valutazione e trattamento veterinario tempestivi.
Le superfici contaminate negli spazi condivisi favoriscono la persistenza dei funghi e la diffusione nella comunità. È necessario pulire e disinfettare regolarmente materiali e pavimenti negli spogliatoi, nelle palestre e nei luoghi con condivisione di attrezzature. Dal punto di vista pratico, azioni concrete includono isolamento temporaneo degli animali sintomatici, detergenti con attività antifungina e controllo veterinario per confermare la presenza di dermatofiti.
Trattamento e prevenzione pratica
In continuità con il controllo ambientale, il trattamento di prima linea per la maggior parte delle forme cutanee prevede antimicotici topici in crema o lozione. Quando l’infezione è estesa, cronica o interessa le unghie e il cuoio capelluto, il medico può prescrivere terapie orali. La scelta del principio attivo e la durata della terapia dipendono dalla sede, dalla gravità dell’infezione e dallo stato immunitario del paziente.
Per ridurre il rischio di recidive è necessario applicare misure igieniche costanti. Tra queste: asciugare accuratamente le aree a rischio, indossare calzature traspiranti, evitare la condivisione di oggetti personali e sanificare le superfici negli spazi comuni. In presenza di animali sintomatici, il controllo veterinario e il trattamento dell’animale sono indispensabili per interrompere il ciclo di reinfezione.
Consigli pratici quotidiani
In continuità con il controllo degli animali, è importante ridurre i fattori che favoriscono la persistenza delle infezioni cutanee. Piccoli accorgimenti quotidiani migliorano il controllo della diffusione e la risposta alla terapia.
Preferire tessuti naturali e traspiranti riduce l’umidità favorevole alla proliferazione fungina. Cambiare calze e intimo con frequenza limitando il ristagno di umidità. Utilizzare nelle scarpe spray antifungine o polveri specifiche per ambienti chiusi. Ispezionare regolarmente pelle e unghie e segnalare al medico qualsiasi alterazione persistente. La profilassi indica l’insieme delle misure preventive volte a interrompere il ciclo di reinfezione e limitare le complicazioni.
Prognosi e quando preoccuparsi
Se trattata in modo adeguato, la dermatofitosi cutanea evolve favorevolmente nella maggior parte dei casi. Tuttavia, la recidiva resta possibile se permangono fattori ambientali o comportamentali che favoriscono la reinfezione.
Il follow-up medico è raccomandato nelle forme resistenti o ricorrenti. Follow-up indica il monitoraggio clinico periodico finalizzato a valutare la risposta terapeutica e a individuare condizioni che compromettono le difese cutanee. Dal punto di vista strategico, il monitoraggio consente di considerare terapie alternative e di programmare interventi preventivi mirati. La gestione tempestiva riduce il rischio di complicazioni e limita la diffusione nella comunità.