Argomenti trattati
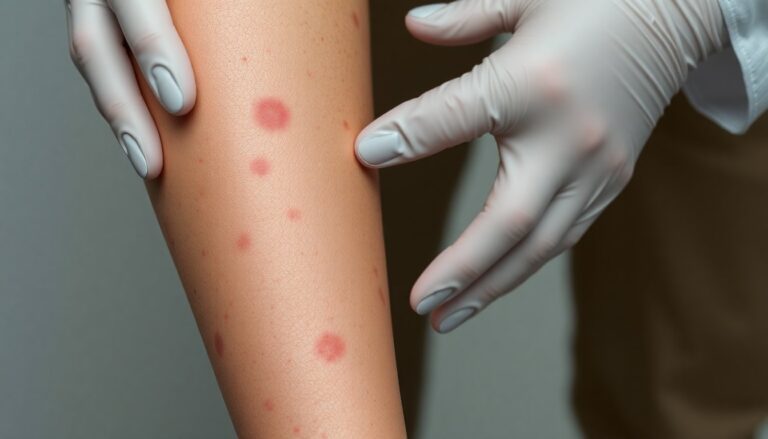
La dermatite ocra è una condizione cutanea che si manifesta prevalentemente sugli arti inferiori con macchie di colore bruno-rossastro. Questo quadro è spesso il risultato di alterazioni della microcircolazione: la rottura dei capillari provoca la fuoriuscita di emoglobina che, degradandosi, rilascia emosiderina nel derma, conferendo la tipica colorazione. In molti casi la presenza di queste macchie è il primo segnale di un problema venoso più profondo, pertanto conoscere i segni e i possibili interventi è fondamentale per evitare evoluzioni più gravi.
Nel linguaggio medico questa patologia può essere chiamata angiodermite purpurica o dermatite pigmentata, e comprende un insieme di varianti cliniche che differiscono per aspetto e sintomatologia. L’approccio diagnostico e terapeutico richiede una valutazione multidisciplinare che tenga conto non solo dell’aspetto estetico, ma anche della funzione venosa e della salute generale del paziente.
Come si origina la pigmentazione e quali sono le cause
Il meccanismo alla base della dermatite ocra è la microemorragia: piccoli vasi superficiali si rompono per diversi motivi, con conseguente deposito di ferro nei tessuti. Tra le cause più frequenti troviamo l’ipertensione venosa dovuta a insufficienza valvolare, la presenza di vene varicose, episodi pregressi di trombosi e condizioni che aumentano la pressione venosa. Anche la fragilità capillare, aggravata dall’invecchiamento o da deficit nutrizionali, facilita la comparsa di macchie pigmentate.
Fattori che aumentano il rischio
Più specificamente, i fattori di rischio includono l’uso di anticoagulanti o antipiastrinici, traumi ripetuti alla caviglia, sedentarietà, obesità e fumo. Vi è inoltre una componente genetica in alcuni casi, così come malattie sistemiche (ad esempio diabete o patologie autoimmuni) che possono peggiorare la fragilità vascolare. Considerare questi elementi aiuta a pianificare misure preventive e terapie mirate.
Segni clinici: cosa osservare
La presentazione tipica è costituita da chiazze inizialmente rosso-violacee che con il tempo evolvono verso toni marroni o ocra per l’accumulo di emosiderina. I sintomi possono comprendere prurito, bruciore, dolore sordo e edema locale. In alcuni casi si avvertono anche formicolio o intorpidimento: questi segnali sono spesso legati all’infiammazione cronica o alla compressione delle terminazioni nervose cutanee.
Varianti cliniche
La dermatite ocra include diverse entità: la porpora pigmentaria progressiva, la malattia di Schamberg, la dermatite purpurica di Majocchi, la pigmentazione progressiva reticolata (Gougerot-Blum), il lichen aureus e l’eczema purpurico. Queste forme condividono il meccanismo di base ma si distinguono per il pattern delle macchie, la tendenza alla recidiva e la presenza o meno di prurito e infiammazione.
Diagnosi, prevenzione e opzioni di trattamento
La diagnosi parte da un’accurata anamnesi e da un esame obiettivo. Spesso si ricorre a indagini strumentali come l’ecodoppler venoso per valutare la funzionalità delle vene e a esami ematici per escludere disturbi della coagulazione o malattie autoimmuni. Nei casi dubbi può essere utile una biopsia cutanea per confermare la presenza di depositi di emosiderina e valutare eventuali vasculiti.
Il trattamento mira sia a correggere la causa sottostante sia a ridurre i sintomi: l’uso quotidiano di calze a compressione graduata, l’elevazione degli arti, l’attività fisica regolare e la perdita di peso sono misure base molto efficaci. Sul versante dermatologico si possono impiegare emollienti, corticosteroidi topici per l’infiammazione e terapie depigmentanti o procedure come il laser e la luce pulsata intensa (IPL) per ridurre l’iperpigmentazione.
Per le cause venose più severe sono disponibili interventi vascolari: scleroterapia, ablazione endovenosa (laser o radiofrequenza) o, in casi selezionati, chirurgia delle vene varicose. Nei quadri complicati con ulcerazione cronica è necessaria una gestione specialistica che comprenda medicazioni avanzate e talvolta innesti cutanei.
Prognosi, complicanze e consigli pratici
Se trattata correttamente la dermatite ocra non mette in pericolo la vita, ma può evolvere in ulcere venose, infezioni cutanee e determinare un peggioramento della qualità della vita. Il controllo dei fattori di rischio e un follow-up regolare riducono il rischio di complicanze. È importante anche riconoscere l’impatto emotivo della condizione: macchie visibili e sintomi cronici possono generare disagio psicologico.
Alcuni consigli pratici includono: sollevare le gambe quando possibile, evitare di restare a lungo in piedi o seduti, non incrociare le gambe, mantenere la pelle idratata e consultare tempestivamente uno specialista per valutare terapie specifiche. Un approccio multidisciplinare che coinvolga dermatologo e flebologo offre le migliori possibilità di controllo a lungo termine della malattia e di miglioramento dell’aspetto cutaneo.