Argomenti trattati
Che cos’è l’ipercromia
Ipercromia indica un aumento locale o diffuso della pigmentazione in uno o più tessuti. Il fenomeno riguarda più frequentemente la cute, ma può interessare anche mucose e occhi. Si manifesta con macchie o aree scure e può incidere sull’aspetto estetico e sullo stato psicologico del paziente. Comprendere le cause è fondamentale per selezionare un trattamento adeguato.
Questa guida pratica descrive come riconoscere i segni dell’ipercromia, distinguere le forme cliniche principali e valutare le opzioni terapeutiche. Si considerano misure preventive come la fotoprotezione, interventi professionali e l’attenzione agli aspetti psicologici correlati.
Come si manifesta l’ipercromia
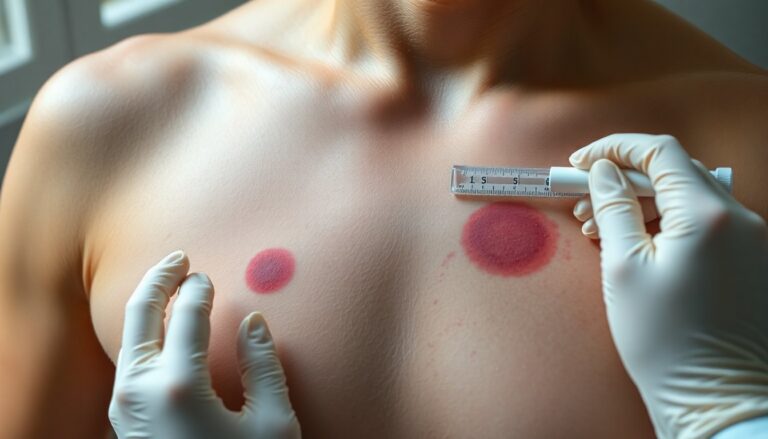
Dopo la valutazione delle misure preventive e dei possibili interventi, è utile descrivere le forme cliniche dell’ipercromia. La presentazione dipende dalla sede e dalla profondità del pigmento. Sulla pelle la pigmentazione cutanea si manifesta con macchie o chiazze più scure rispetto alla cute circostante. I colori variano dal beige al marrone scuro. Quando il pigmento si localizza nel derma si osservano toni grigiastri o bluastri. Le aree esposte al sole, come volto, mani e décolleté, mostrano maggiore frequenza. Anche le zone soggette a sfregamento presentano un rischio aumentato.
Se l’iperpigmentazione interessa l’occhio, generalmente coinvolge l’iride o la congiuntiva. Nei soggetti con occhi chiari piccoli incrementi di melanina risultano facilmente visibili. Alcuni farmaci topici e colliri sono noti per indurre cambiamenti cromatici oculari progressivi, che richiedono monitoraggio specialistico. L’anamnesi farmacologica e l’esame oftalmologico sono
Sintomi associati
Oltre alla discromia, si osservano frequentemente prurito e sensazione di bruciore. Possono comparire alterazioni della texture cutanea, quali secchezza, ruvidità o ipercheratosi nelle aree interessate. Questi segni sono più probabili quando l’ipercromia è secondaria a processi infiammatori, come acne ed eczema, oppure a traumi cutanei. La presenza di sintomi soggettivi e di modifiche morfologiche orienta il medico verso una diagnosi differenziale e verso scelte terapeutiche mirate.
Cause e fattori di rischio
L’ipercromia ha eziologie multiple. L’esposizione ai raggi UV rappresenta un fattore determinante perché stimola i melanociti a produrre melanina come meccanismo di protezione del DNA. L’effetto è cumulativo e può rendere le discromie persistenti nel tempo.
Altri fattori includono predisposizione genetica, squilibri ormonali — ad esempio durante la gravidanza o con l’uso di contraccettivi — e processi infiammatori post-traumatici o dermatitici. Reazioni a farmaci o cosmetici possono provocare fototossicità o depositi di pigmento. La corretta identificazione dei fattori di rischio è essenziale per definire la strategia terapeutica; la fotoprotezione, inoltre, riduce la probabilità di cronicizzazione delle discromie.
Cause iatrogene e professionali
La distinzione delle cause iatrogene e professionali interessa la strategia terapeutica dopo la fase diagnostica. Per iatrogeno si intende un effetto indotto da terapie o interventi medici. Alcuni farmaci sistemici, come antimalarici, amiodarone, tetracicline e alcuni chemioterapici, sono associati a pigmentazioni da farmaci che possono persistere se non riconosciute tempestivamente.
L’uso improprio di agenti topici schiarenti e di corticosteroidi topici in assenza di controllo medico può provocare effetti paradossi e danni cutanei. In ambito professionale, l’esposizione a sostanze photosensibilizzanti o a metalli può favorire la cronicizzazione delle discromie.
Dal punto di vista clinico, è necessario verificare l’anamnesi farmacologica e l’esposizione lavorativa prima di avviare qualsiasi trattamento. La fotoprotezione rimane un elemento fondamentale per prevenire l’aggravamento. Il follow-up dermatologico permette di valutare l’evoluzione e di adeguare la terapia in funzione della risposta.
Tipologie comuni e diagnosi
Le forme più frequenti comprendono il melasma, macchie simmetriche del volto spesso correlate a variazioni ormonali; le lentigo e le efelidi, associate al danno solare e a fattori genetici; l’iperpigmentazione post-infiammatoria (PIH), conseguenza di processi infiammatori cutanei; e le pigmentazioni indotte da farmaci. Ogni entità presenta un decorso clinico e una prognosi distinti, con implicazioni diverse per la scelta terapeutica.
La diagnosi si basa su anamnesi accurata, esame obiettivo e dermatoscopia; nei casi ambigui è indicata una biopsia per conferma istologica. Valutazioni di laboratorio e consulenze endocrinologiche o metaboliche sono appropriate quando si sospetta una causa sistemica. Il follow-up dermatologico permette di monitorare l’evoluzione e adeguare la terapia in base alla risposta, con rivalutazioni periodiche per ottimizzare gli esiti clinici.
Strumenti diagnostici
La dermatoscopia consente l’osservazione di pattern pigmentari e di strutture vascolari utili a orientare la diagnosi senza ricorrere subito a procedure invasive. Questo esame facilita la distinzione tra lesioni benigne e sospette, riducendo l’uso non necessario di tecniche operative.
La biopsia resta indicata per lesioni atipiche o per quadri clinici non riconoscibili con certezza. Il prelievo istologico fornisce la diagnosi definitiva e guida le scelte terapeutiche, mentre il monitoraggio clinico periodico permette di valutare l’evoluzione e adeguare le terapie.
Principi di trattamento e prevenzione
La strategia terapeutica si fonda su tre pilastri: fotoprotezione, terapie topiche domiciliari e trattamenti professionali quando necessari. La scelta terapeutica dipende dall’eziologia, dalla profondità del pigmento e dal fototipo del paziente.
Per fotoprotezione si intende l’uso quotidiano di schermi solari ad ampio spettro per prevenire il peggioramento e prolungare gli effetti delle terapie. Prodotti domiciliare a base di acido azelaico, retinoidi, vitamina C, niacinamide o idrochinone, se prescritti e seguiti dal medico, possono ridurre la melanogenesi e favorire il ricambio cellulare.
Nei casi refrattari o per risultati più rapidi sono disponibili interventi specialistici come peeling, laser e crioterapia. Le aziende leader nel settore dermatologico investono in studi clinici per ottimizzare protocolli che riducano i rischi e migliorino la tollerabilità.
Rivalutazioni periodiche consentono di misurare la risposta terapeutica e di modificare il piano di cura in base agli esiti clinici e alle esigenze del paziente.
Approcci professionali
Continua la gestione dermatologica con terapie mirate in ambiente specialistico. I peeling chimici superficiali e i laser specifici restano opzioni valide per molte forme di ipercromia.
La scelta del trattamento si basa su valutazione clinica, fototipo e storia della lesione. Procedimenti quali Q‑switched Nd:YAG, IPL e laser frazionati richiedono selezione accurata dei candidati.
Il protocollo terapeutico comprende preparazione cutanea, sedute programmate e follow-up. L’aderenza al post‑trattamento e l’uso di fotoprotezione riducono il rischio di recidive e pigmentazioni reattive.
Impatto psicologico e prognosi
Le macchie cutanee possono incidere sull’autostima e sulla qualità della vita, soprattutto nell’età adolescenziale. Per molti pazienti l’aspetto estetico genera ansia sociale e frustrazione.
Un percorso terapeutico completo integra informazione, supporto emotivo e attese realistiche sui risultati. Alcune forme di iperpigmentazione mostrano tendenza a recidivare nonostante terapie corrette.
La prognosi dipende dalla causa, dalla tempestività dell’intervento e dall’aderenza alle misure preventive. Le lesioni superficiali e di recente insorgenza rispondono più favorevolmente rispetto a pigmentazioni profonde e croniche.
Dal punto di vista clinico, monitoraggi periodici consentono di misurare la risposta e di adattare il piano di cura. Si prevede un aumento dell’uso combinato di tecniche non invasive e protocolli personalizzati.
Esiti del percorso terapeutico
La gestione dell’ipercromia richiede una valutazione specialistica e protocolli terapeutici personalizzati. La continuità delle terapie e l’aderenza alla fotoprotezione riducono il rischio di recidive. Con percorsi adeguati è possibile migliorare l’aspetto cutaneo e la qualità della vita. Si prevede un aumento dell’uso combinato di tecniche non invasive e protocolli su misura nei piani terapeutici.